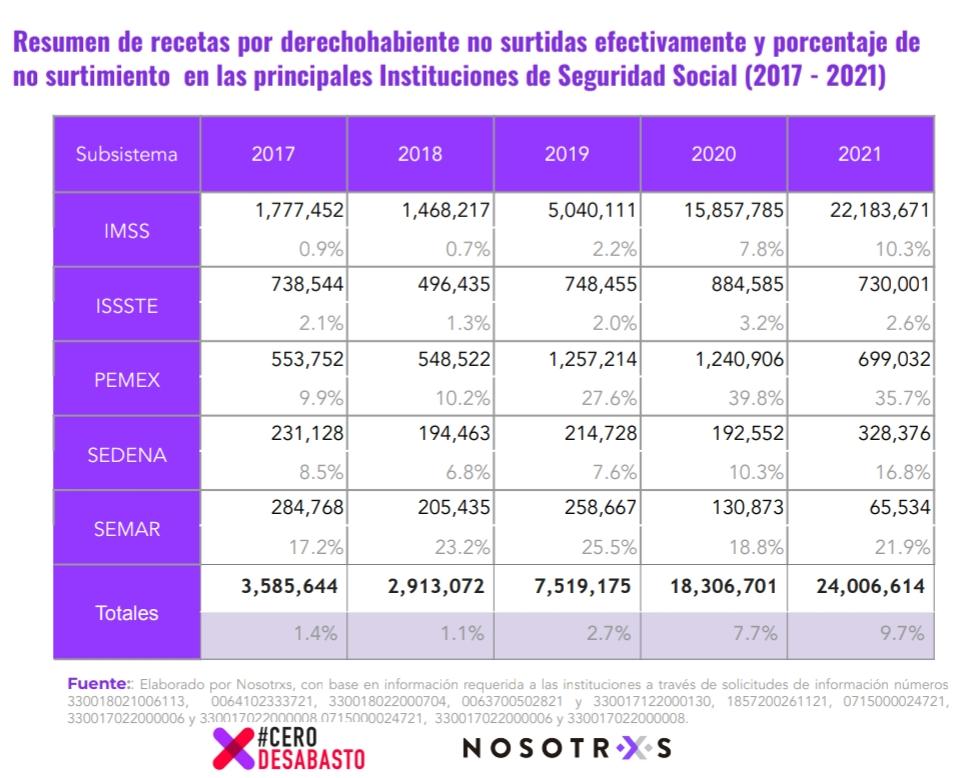
El colectivo Cero Desabasto reveló que, de 2019 a 2021, las principales instituciones de salud del país no surtieron de manera efectiva 49 millones 832 mil 490 recetas médicas, la mayoría (más de 43 millones) en el Instituto Mexicano del Seguro Social (IMSS).
De acuerdo con su Radiografía del Desabasto, en 2020 (el año de la pandemia), no fueron completamente surtidas 18 millones 306 mil 701 recetas; sin embargo, fue en 2021 cuando se alcanzó un máximo histórico, con 24 millones 006 mil 614 recetas no surtidas efectivamente, lo que representó casi 10% del total.
“También fue el año en el que el IMSS presentó su punto más alto de no surtimiento, ya que contabilizó más de 22 millones (superando 10% del total)” de órdenes para medicamentos sin entregarse de forma completa, dijo Frida Romay, jefa de la causa salud y bienestar en Nosotrxs.
Durante la presentación del estudio se indicó que, en segundo sitio se ubicó el Instituto de Seguridad y Servicios Sociales para los Trabajadores del Estado (ISSSTE), que en 2020 reportó su número más alto de recetas no surtidas de manera efectiva, con 884 mil 585. En 2021 la cifra disminuyó a 731 mil 001.
El caso de los Servicios Médicos de Petróleos Mexicanos (Pemex) es diferente, pues su número más alto de órdenes de medicinas no entregadas de manera eficiente se registró en 2019 (1.25 millones). En 2020 disminuyó a 1.24 millones y en 2021 cayó a la mitad, con 699 mil 032; sin embargo, este dato representa 35.7% del total de recetas proporcionadas.
Romay mencionó que el desabasto de medicinas, desde hace tres años, no sólo se observa en los principales sistemas de salud.
“Es un problema generalizado, se presenta también en los Institutos nacionales de salud y en los hospitales de alta especialidad, que tienen una clara tendencia al alza de no surtimiento”, agregó.
Según Andrés Castañeda, coordinador de Cero Desabasto, los números podrían ser mayores, pues más de 31 millones de personas aseguran no tener derecho a los servicios médicos, por lo que quedaron al margen del estudio.
“Tenemos una pandemia de por medio, tenemos el cambio de un sistema de salud -del Seguro Popular al Insabi, que aún esta en proceso de definición-, y se dio un cambio en el mecanismo de adquisición de medicamentos.
“Esta es una coyuntura muy importante, que se suma al dato de las personas que no tienen servicio médico. Según la Coneval (Consejo Nacional de Evaluación de la Política de Desarrollo Social), entre 2018 y 2020, más de 15 millones de personas quedaron excluidas, por lo que la carencia por acceso a la salud se incrementó de 16% al 28% de la población”, apuntó.
Asimismo, en los dos últimos años se otorgaron sólo la mitad de las consultas que en 2017, y se practicaron cerca de medio millón de procedimientos quirúrgicos menos, lo que se debe a la pandemia del Covid-19.
En ese sentido, el titular del colectivo -que engloba a 81 organizaciones que reúnen a pacientes, familiares de pacientes y profesionales de la salud- alertó que se redujeron procedimientos médicos trascendentales de manera consistente entre 2017 y 2021.
Los más reducidos fueron tamizaje neonatal, la aplicación de la inyección o infusión de otra sustancia terapéutica o profiláctica, la inyección o infusión de sustancia quimioterapéutica contra cáncer, colecistectomías, diálisis peritoneal, cirugía de catarata, prostatectomía transuretral y trasplantes de riñón.
Por lo anterior, subió 278% el número de amparos promovidos contra el Consejo de Salubridad General, por parte de pacientes a los que se les limitó el acceso a medicamentos, vacunas o insumos médicos, precisó Castañeda.
¿Cuánto nos ha costado el desabasto?
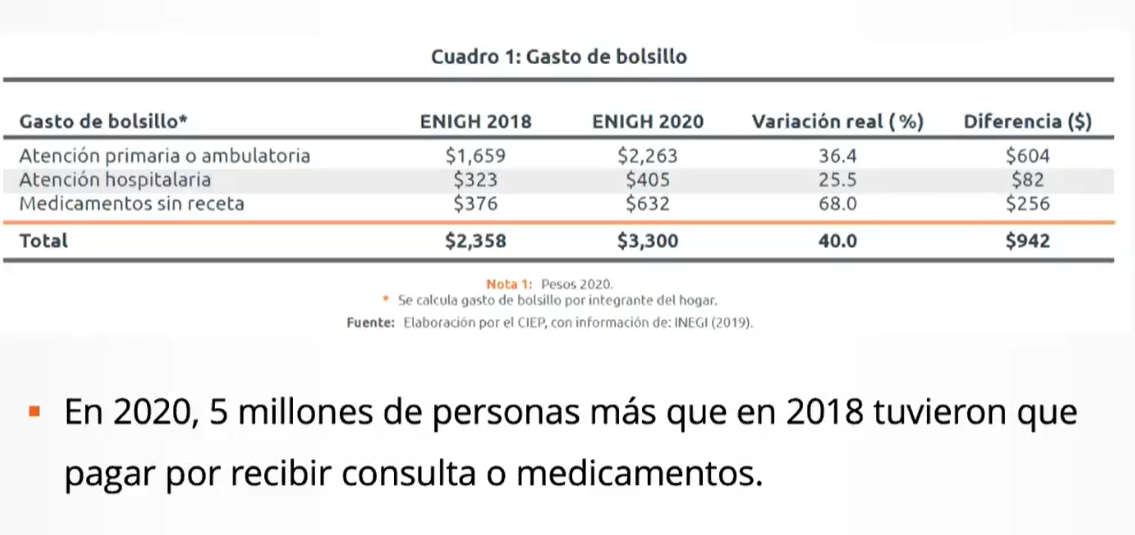
Respecto al gasto extra que los pacientes han tenido que hacer para completar sus tratamientos, Judith Senyacen Méndez, coordinadora de salud y finanzas públicas del Centro de Investigación Económica y Presupuestaria (CIEP), mencionó que de 2018 a 2020 aumentó hasta en 40%.
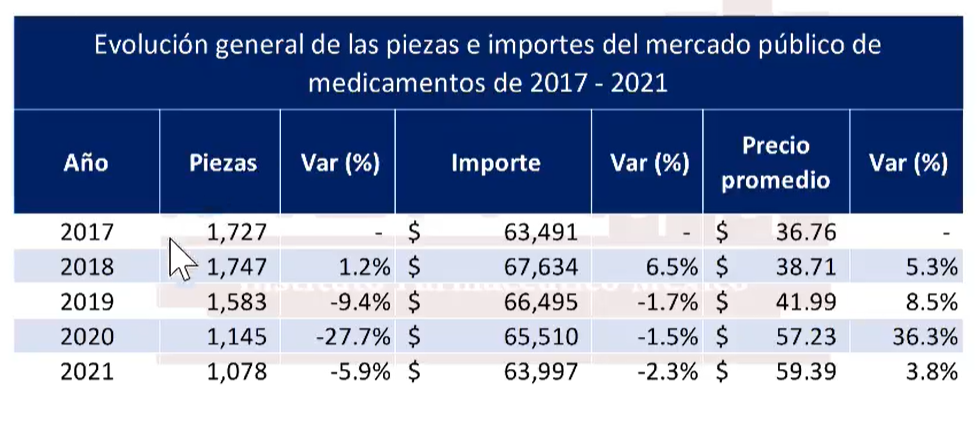
Fundamentó que se debe a la tendencia a la baja en la adquisición de medicinas por parte del gobierno de AMLO, que sólo en 2021 compró 67 millones de piezas menos que un año antes, lo que significa 5.9%.
“Esto ha significado que los pacientes han tenido que comprar su medicina por cuenta propia, aumentando el gasto de bolsillo en salud en 40%, al pasar de 2,358 pesos en 2018 a 3,299 en 2020”, explicó.
La especialista añadió que, en ese mismo periodo de tiempo, la compra de medicamentos sin receta subió 68%.
“El aumento en el gasto de bolsillo es una barrera para poder alcanzar la cobertura universal de salud, pero también es una fuente de desigualdad, dado que los hogares más pobres son los que tienen que destinar un mayor porcentaje de su ingreso para poder cubrir estas necesidades de salud y dejan desprotegidos otros gastos como alimentos, educación o esparcimiento”.
Si bien, dijo, es un costo económico, “el mayor costo es el humano, tanto en la calidad de vida, como en la vida misma de personas que no lograron acceder a este sistema público de salud”.
“Para esto, necesitamos incrementar la inversión en el Sistema Público de Salud, pues es una condición necesaria para cambiar el rumbo e incidir, realmente, en la calidad de los mexicanos”, concluyó Senyacen Méndez.
Cambio de estrategia infringe Ley de Adquisiciones
Finalmente, Enrique Martínez Moreno, vicepresidente de la consultora de venta a gobierno, INEFAM, manifestó que mientras que AMLO fundamenta que los cambios en la adquisición de medicinas son para combatir la corrupción, 80% de los medicamentos que ha comprado su administración ha sido por adjudicación directa.
“Hay que destacar que hubo un cambio en el enfoque por parte de este gobierno, que en la compra pública de medicamentos dejó fuera a los distribuidores y rompió una relación simbiótica entre la producción y la distribución logística, que, sin bien, con muchas áreas de oportunidad, mostraba eficiencia”, resaltó.
Abundó que cuando iniciaron las estrategias (al inicio de la administración), se dejó fuera a los distribuidores y se hicieron cambios en los procesos de compra como más adjudicaciones directas o compras consolidadas parciales, que no terminaron de resolver correctamente las necesidades de salud de la población.
“A partir de 2019, vemos una caída continua en las piezas que son adquiridas por el sector público, y si bien se puede argumentar que parte de ello tiene que ver con el Covid-19, no hubo una correcta gestión para anticipar un fenómeno como el que vivimos como país… un sistema de salud que se muestra débil, y en el caso de las compras públicas, esta nueva gestión y la pandemia complicaron mucho el escenario.
Te puede interesar: Ignorancia, incompetencia e ideología, las causas del desabasto de medicinas
“Entonces, hacia 2020-2021, prácticamente le debemos al sector público más de 500 o 600 millones de piezas de medicamentos”, advirtió.
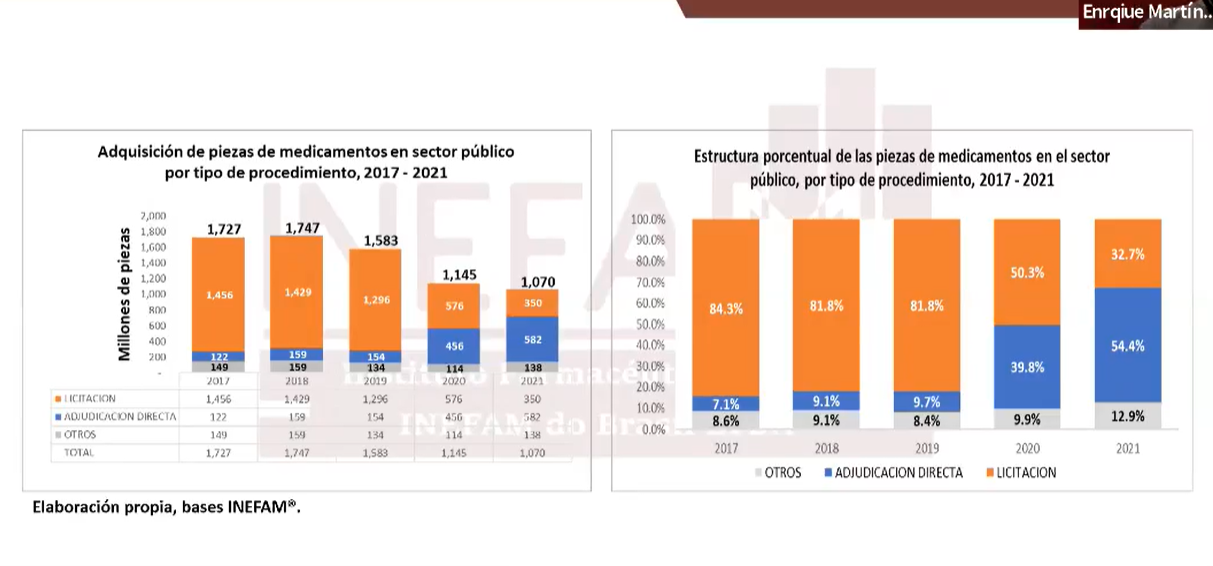
Finalmente, Martínez Moreno advirtió que, con un acelere en la participación de las adjudicaciones directas, para resolver el desabasto, no se respetó la orden de relación que la Ley de Adquisiciones del país señala.
Radiografia+Desabasto+2017 2021 by Marco Mares Redacción on Scribd
er